Για τα άτομα με σακχαρώδη διαβήτη η εύρεση της σωστής ισορροπίας ανάμεσα στο φαγητό, στην άσκηση και στην ινσουλίνη είναι μείζονος σημασίας για να έχουν μια καλή και υγιεινή ζωή.
Ο σακχαρώδης διαβήτης είναι μια χρόνια μεταβολική νόσος, όπου το σώμα δεν είναι σε θέση να χρησιμοποιήσει αποτελεσματικά τη γλυκόζη που λαμβάνουμε από τα τρόφιμα για τη μετατροπή της σε ενέργεια. Χαρακτηρίζεται από αύξηση της συγκέντρωσης του σακχάρου στο αίμα (υπεργλυκαιμία) και διαταραχή του μεταβολισμού της γλυκόζης, είτε ως αποτέλεσμα ελαττωμένης έκκρισης της ινσουλίνης από το πάγκρεας, είτε λόγω ελάττωσης της ευαισθησίας των κυττάρων του σώματος στην ινσουλίνη.
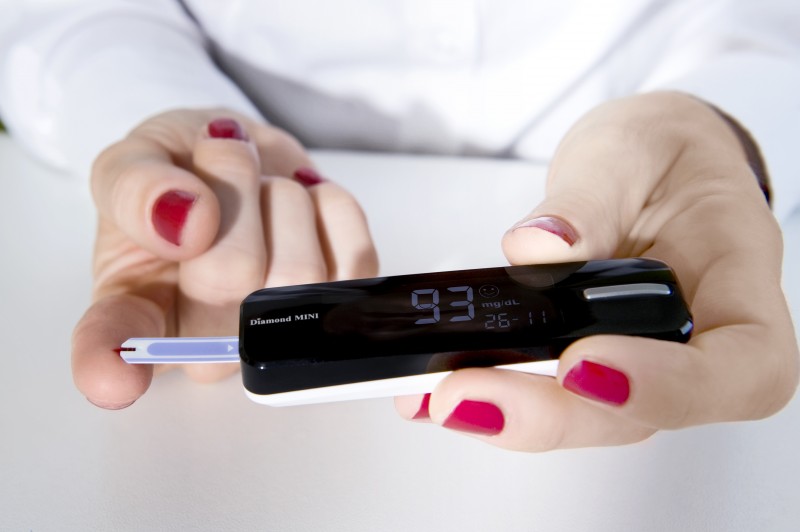
Ο συχνός έλεγχος των επιπέδων του σακχάρου στο αίμα είναι απαραίτητος για τη σωστή ρύθμιση του διαβήτη. Η μέτρηση των επιπέδων καταδεικνύει το πόσο καλά διαχειρίζεται ο διαβητικός τους παράγοντες που επηρεάζουν το σάκχαρό του και την ινσουλίνη και είναι σημαντικό να γίνεται συχνά στην πορεία της ημέρας, διότι η θεραπεία του καθενός προσαρμόζεται στα αποτελέσματά της, ενώ βοηθάει και στην πρόληψη των χρόνιων διαβητικών επιπλοκών.
Η μέτρηση μπορεί να γίνεται είτε με το μάτι είτε με έναν μετρητή. Και με τους δυο τρόπους ο ασθενής τοποθετεί μια σταγόνα αίμα από το δάκτυλό σε μια ταινία μέτρησης. Μετά από λίγο μπορεί να συγκρίνει το χρώμα στην ταινία με τα χρώματα στο μπουκαλάκι των ταινιών. Αν χρησιμοποιηθεί μετρητής το αποτέλεσμα θα εμφανιστεί αυτόματα. Ο μετρητής γενικότερα δίνει πιο ακριβή αποτελέσματα, διότι διαβάζει το χρώμα στην ταινία με μεγαλύτερη ακρίβεια.
Το πόσο συχνά και το πότε πρέπει να γίνεται η μέτρηση των επιπέδων του σακχάρου ποικίλλει μεταξύ ανθρώπων, καθώς εξαρτάται από τους λόγους για τους οποίους γίνεται η μέτρηση. Το πρόγραμμα ο ασθενής θα πρέπει να το καθορίζει σε συνεργασία με τον γιατρό του.
Διακυμάνσεις
Τα άτομα χωρίς σακχαρώδη διαβήτη έχουν πολύ μικρή διακύμανση στο σάκχαρο τους κατά τη διάρκεια της ημέρας και μετά τα γεύματα. Αυτό συμβαίνει γιατί το πάγκρεας παράγει ινσουλίνη αμέσως μόλις η τροφή απορροφηθεί και βοηθά έτσι στην άμεση χρησιμοποίηση της γλυκόζης από τα κύτταρα του σώματος. Μόλις το σάκχαρο πέσει, αμέσως πέφτουν και τα επίπεδα της ινσουλίνης.
Στα άτομα όμως με διαβήτη υπάρχει μεγάλη διακύμανση σακχάρου μετά τα γεύματα – είτε σε άτομα που δεν παράγουν ινσουλίνη (διαβήτης τύπου 1), αλλά την παίρνουν σαν φάρμακο, είτε σε άτομα στα οποία η δράση της ινσουλίνης είναι ανεπαρκής (τύπου 2) και χρειάζονται τη βοήθεια φαρμάκων ή ινσουλίνης.
Τιμές – στόχος
Ο έλεγχος του σακχάρου θεωρείται ικανοποιητικός όταν η γλυκοζυλιωμένη αιμοσφαιρίνη (HbA1C), η οποία δείχνει τη μέση ρύθμιση του διαβήτη του τελευταίου δίμηνου-τριμήνου, παραμένει χαμηλότερη του 7%.
Οι στόχοι για κάθε ασθενή μπορεί να είναι διαφορετικοί, ωστόσο γενικότερα οι μετρήσεις του σακχάρου με το μετρητή θα πρέπει να κυμαίνονται:
– πριν τα γεύματα στα 90-130 mg/dl,
– 2-3 ώρες μετά το γεύμα να είναι χαμηλότερα των 160 mg/dl,
– ενώ πριν τον ύπνο στα 110-150 mg/dl.
Σημειώνεται ότι η πρωινή μέτρηση προ φαγητού δεν είναι ούτε αρκετή ούτε αντιπροσωπευτική των σημαντικών ημερήσιων διακυμάνσεων. Τις περισσότερες ώρες της ημέρας ο οργανισμός βρίσκεται σε μεταγευματική φάση.
Όσο ψηλότερες είναι οι μεταγευματικές μετρήσεις σακχάρου, τόσο μεγαλύτερος είναι και ο κίνδυνος να εμφανισθούν οι επιπλοκές της νόσου.
Υψηλό σάκχαρο
Σε περιπτώσεις όπου κατά την μέτρηση του σακχάρου παρατηρούνται υψηλότερα από τα επιθυμητά επίπεδα, οι παράγοντες που συνήθως συνδέονται είναι:
– η λάθος διατροφή
– η μη ορθή λήψη των φαρμάκων ή η χορήγηση κάποιου που ανεβάζει το σάκχαρο
– η αύξηση του σωματικού βάρους
– η εκδήλωση κάποιας ασθένειας από λοίμωξη ή ίωση
– ορισμένοι τραυματισμοί
– οι φλεγμονές στα δόντια
– η καθιστική ζωή
Ο ασθενής θα πρέπει επίσης να έχει υπ’ όψιν του ότι ο σακχαρώδης διαβήτης είναι μια προοδευτική νόσος, που σημαίνει ότι με την πάροδο των χρόνων τα σάκχαρα ανεβαίνουν και η θεραπεία μπορεί να χρειάζεται τροποποίηση.
Ημερολόγιο
Ένα ημερολόγιο βοηθάει στη σημείωση του ιστορικού των μετρήσεων του σακχάρου. Μπορεί να βοηθήσει τόσο τον ίδιο τον ασθενή όσο και την διαβητολογική ομάδα να αντιμετωπίσει αποτελεσματικότερα τον διαβήτη. Σημαντικό είναι να καταχωρούνται τα αποτελέσματα των μετρήσεων του σακχάρου στο ημερολόγιο αυτοελέγχου μαζί με την ημερομηνία και την ώρα της μέτρησης, καθώς και των χρόνων των γευμάτων. Τέλος, απαραίτητο είναι να σημειώνεται και η δόση των φαρμάκων που λαμβάνονται.