Το άσθμα είναι μια χρόνια φλεγμονή των βρόγχων (αγωγοί αέρος προς τους πνεύμονες), η οποία προκαλεί οίδημα και στένωση (σύσπαση) του αυλού τους.
Σήμερα αποτελεί σήμερα τη συχνότερη χρόνια νόσο σε παιδιά, προσβάλλοντας ένα στα 15. Η προσβολή του άσθματος αφορά μόνο τον αυλό του βρόγχου και όχι τις κυψελίδες ή τον πνευμονικό ιστό. Η στένωση αυτή προκαλείται μέσω τριών παραγόντων: Φλεγμονή, βρογχόσπασμο και υπεραντιδραστικότητα, ενώ συνήθως είναι είτε πλήρως, είτε μερικώς αναστρέψιμη με τη βοήθεια των διαφόρων φαρμάκων.
Στα συμπτώματα περιλαμβάνονται η δύσπνοια, ο συριγμός, ο βήχας και το σφίξιμο στο στήθος.
Που οφείλεται
Σε πολλές περιπτώσεις το άσθμα είναι κληρονομική νόσος. Άλλοι παράγοντες που μπορούν να το πυροδοτήσουν είναι:
1. Αλλεργία: Η αλλεργία είναι ιδιαίτερη συχνή στα νεαρά άτομα. Στις πιο γνωστές ουσίες που προκαλούν αλλεργία, ανήκουν γύρεις διαφόρων δένδρων ή φυτών, μύκητες, οικιακή σκόνη (ή καλύτερα παράσιτα που ζουν στη σκόνη), τρίχες ή λέπια ζώων, πούπουλα, φάρμακα και τροφές όπως π.χ. τα γαλακτοκομικά προϊόντα, αυγά, σιτάρι, καρύδια, σοκολάτα, ψάρι, οστρακοειδή κ.ά.
2. Λοιμώξεις κυρίως του αναπνευστικού συστήματος όπως π.χ. κρυολογήματα, γρίπη, ιγμορίτιδα κ.ά.
3. Ψυχολογικοί παράγοντες όπως έντονη χαρά ή λύπη.
4. Περιβαλλοντολογικοί παράγοντες όπως η αναπνοή καπνών και μολυσμένου ατμοσφαιρικού αέρα.
5. Επαγγελματικοί παράγοντες όπως η εισπνοή σκόνης ή αερίων μπορούν να προκαλέσουν την εμφάνιση της ειδικής μορφής άσθματος που λέγεται επαγγελματικό. Το αλεύρι, τα ρινίσματα ξύλου, οι αναθυμιάσεις χρωμάτων ή λιωμένων μετάλλων, αποτελούν χαρακτηριστικά παραδείγματα ουσιών που συναντώνται στον εργασιακό χώρο και που πολλές φορές ευθύνονται για την πρόκληση επαγγελματικού άσθματος.
Σε πολλές περιπτώσεις πολλοί ασθενείς δεν γνωρίζουν ότι έχουν άσθμα, υποεκτιμούν τη σοβαρότητα των συμπτωμάτων τους και δεν επισκέπτονται τον γιατρό τους. Γενικά έχει σοβαρές επιπτώσεις στην ποιότητα ζωής των ασθενών και περιορίζει την συμμετοχή τους στις καθημερινές δραστηριότητες.
Μύθοι και αλήθειες
Το άσθμα δεν είναι μια ψυχολογική νόσος. Όμως διάφορες συναισθηματικές καταστάσεις μπορεί να προκαλέσουν την εμφάνιση συμπτωμάτων. Στα παιδιά σε ποσοστό 30% έως 70%, αυτή η κατάσταση μπορεί να αδρανοποιηθεί κατά την εφηβική ηλικία. Όμως τα συμπτώματα μπορεί να επανέλθουν σε οποιαδήποτε στιγμή κατά την ενήλικο ζωή. Ως προς τη θεραπεία δεν υπάρχει απόλυτη ίαση για το άσθμα. Ωστόσο η νόσος μπορεί να ελεγχθεί στους περισσότερους ασθενείς με καλή ιατρική φροντίδα.
Το άσθμα θα πρέπει να λαμβάνεται σοβαρά υπόψη επειδή το μη ελεγχόμενο άσθμα μπορεί να έχει σαν αποτέλεσμα την ανάγκη για επείγουσα εισαγωγή σε νοσοκομείο και ακόμη και το θάνατο. Ως προς την κληρονομικότητα, οι πιθανότητες για να εμφανίσει κάποιος άσθμα αυξάνονται εάν ένας ή αμφότεροι οι γονείς πάσχουν από αυτό. Η αλλαγή περιβάλλοντος μπορεί προσωρινά να βελτιώσει τα συμπτώματα του άσθματος, αλλά δεν πρόκειται να το θεραπεύσει. Λίγα χρόνια μετά την εγκατάσταση σε μια νέα τοποθεσία, πολλά άτομα ευαισθητοποιούνται στο νέο περιβάλλον και τα συμπτώματα του άσθματος επιστρέφουν με την ίδια η ακόμη μεγαλύτερη ένταση από προηγουμένως.
Η κολύμβηση αποτελεί μια άριστη άσκηση για τα άτομα που πάσχουν από άσθμα. Από την άλλη πλευρά, η άσκηση σε περιβάλλον ξηρού, παγωμένου αέρα μπορεί να προκαλέσει την εμφάνιση κρίσης άσθματος σε μερικούς. Το άσθμα ελέγχεται καλύτερα εάν έχει σχεδιαστεί ένα προσεκτικό σχέδιο αντιμετώπισης του από τον γιατρό, στο οποίο περιλαμβάνονται τα φάρμακα που προορίζονται για ταχεία ανακούφιση καθώς και εκείνα που προορίζονται για τον μακροχρόνιο έλεγχο του. Σημειώνεται ότι τα φάρμακα κατά του άσθματος δεν προκαλούν εξάρτηση.
Όπως προαναφέρθηκε, αποτελεί τη συχνότερη χρόνια ασθένεια για τα παιδιά, προσβάλλοντας 1 στα 15 περίπου. Υπολογίζεται ότι ποσοστό περίπου 8% των ενηλίκων υποφέρει από άσθμα. Ενώ ο αριθμός των ατόμων που πάσχουν από άσθμα συνεχίζει να αυξάνεται, ο ρυθμός των εισαγωγών στα νοσοκομεία λόγω άσθματος καθώς και ο αριθμός των θανάτων λόγω άσθματος έχει μειωθεί από τα μέσα της δεκαετίας του 80.
Ένα ποσοστό 70% έως 80% των παιδιών και 50% των ενηλίκων που πάσχουν από άσθμα, έχουν επίσης προβλήματα με τις αλλεργίες. Όπως τονίστηκε προηγουμένως, ο παράγων φλεγμονή, είναι ο πρώτος και ο πιο σημαντικός παράγοντας που ευθύνεται για την στένωση των βρόγχων. Το εσωτερικό των βρόγχων εμφανίζεται έντονα ερυθρό, ερεθισμένο και διογκωμένο.
Η φλεγμονή αυξάνει το πάχος του τοιχώματος και αυτό έχει σαν αποτέλεσμα, ελάττωση της διόδου για τη ροή του αέρα προς τους πνεύμονες. Η φλεγμονή προκαλείται σαν απάντηση σε κάποιο αλλεργιογόνο ή σε κάποια ερεθιστική ουσία και είναι το αποτέλεσμα της δράσης ορισμένων χημικών ουσιών (ισταμίνη, λευκοτριένια και άλλες).
Οι ιστοί που φλεγμαίνουν, παράγουν περίσσεια κολλώδους βλέννης εντός των βρόγχων. Η βλέννη αυτή σχηματίζει βύσματα τα οποία αποφράσσουν τους μικρότερους αεραγωγούς. Στην περιοχή συναθροίζονται ειδικά κύτταρα αλλεργίας και φλεγμονής (ηωσινόφιλα και λευκά αιμοσφαίρια), τα οποία προκαλούν καταστροφή ιστών. Τα κατεστραμμένα αυτά κύτταρα, παραμένουν εντός των αεραγωγών, συμβάλλοντας έτσι σε περαιτέρω στένωση.
Ο βρογχόσπασμος είναι η σύσπαση των μυών που περιβάλλουν τους βρόγχους. Προκαλείται κατά τη διάρκεια μιας κρίσης άσθματος. Ο βρογχόσπασμος επιδεινώνει περαιτέρω την στένωση. Μπορεί να εμφανιστεί σε όλους ανθρώπους και μπορεί να προκληθεί από την εισπνοή παγωμένου η ξηρού αέρα.
Η χρόνια φλεγμονή και ο βρογχόσπασμος καθιστούν εξαιρετικά ευαίσθητους τους βρόγχους στα άλλεργιογόνα, τις ερεθιστικές ουσίες και τις λοιμώξεις. Η έκθεση σε αυτούς τους παράγοντες μπορεί να έχει σαν αποτέλεσμα προοδευτικά μεγαλύτερη φλεγμονή και στένωση. Ο συνδυασμός των τριών αυτών παραγόντων έχει σαν αποτέλεσμα δυσκολία στην εκπνοή. Λόγω του γεγονότος αυτού ο ασθενής πρέπει να καταβάλει προσπάθεια για να εκπνεύσει τον αέρα ώστε να ξεπεράσει την στένωση. Έτσι προκαλείται από τυπικός, χαρακτηριστικός συριγμός. Η μείωση της ροής του αέρα μπορεί να έχει σαν αποτέλεσμα λιγότερο οξυγόνο στο αίμα. Αν αυτό γίνει πολύ σοβαρό μπορεί να συσσωρευτεί διοξείδιο του άνθρακα σε επικίνδυνο βαθμό στο αίμα.






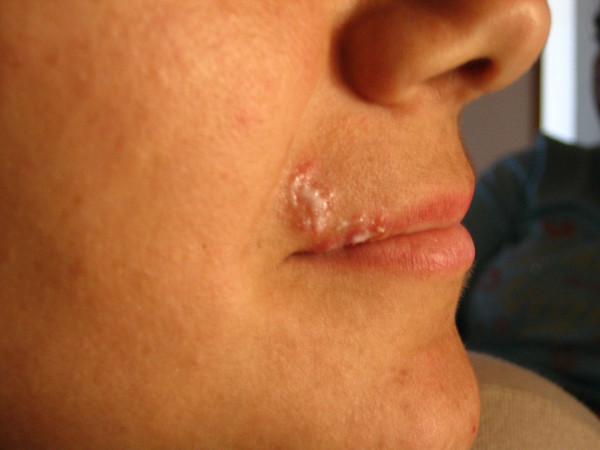
 Θεραπευτικά σχήματα για την αντιμετώπιση δεν υπάρχουν, αλλά τα φάρμακα που διατίθενται, εμποδίζουν τον ιό να πολλαπλασιασθεί και μειώνουν κατά πολύ την ένταση και τη διάρκεια των συμπτωμάτων. Μολονότι υπάρχουν σκευάσματα για τοπική εφαρμογή επάνω στις πληγές, είναι γενικά πολύ λιγότερο αποτελεσματικά από τα φάρμακα που χορηγούνται από το στόμα ή, σε σοβαρές περιπτώσεις, ενδοφλέβια.
Θεραπευτικά σχήματα για την αντιμετώπιση δεν υπάρχουν, αλλά τα φάρμακα που διατίθενται, εμποδίζουν τον ιό να πολλαπλασιασθεί και μειώνουν κατά πολύ την ένταση και τη διάρκεια των συμπτωμάτων. Μολονότι υπάρχουν σκευάσματα για τοπική εφαρμογή επάνω στις πληγές, είναι γενικά πολύ λιγότερο αποτελεσματικά από τα φάρμακα που χορηγούνται από το στόμα ή, σε σοβαρές περιπτώσεις, ενδοφλέβια.

